ROMA – Tradizionalmente considerata un disturbo del sistema nervoso, l’emicrania è in realtà spesso accompagnata da una “pletora di condizioni mediche” di natura metabolica, endocrina, immunitaria, gastrointestinale, psichiatrica, cardiaca, cerebrovascolare e, ovviamente, neurologica.
Si tratta di una “comorbilità bidirezionale”, scrive su Frontiers in Human Neuroscience il team internazionale di ricerca coordinato dal prof. Gianluca Coppola della Sapienza Università di Roma “Polo Pontino” di Latina in una review sistematica che fa il punto sullo stato dell’arte di una materia tanto complessa e complicata, specialmente per quei pazienti che non riescono a trovare via d’uscita.
Queste sovrapposizioni “possono indurre e promuovere, in combinazione variabile, stati infiammatori multiorgano, disfunzioni del network talamocorticale, richieste energetiche spropositate, che a loro volta si rendono causa dell’attivazione di un ampio meccanismo di difesa che coinvolge il sistema trigeminovascolare e quello ipotalamico neuroendocrino”.
“È una strategia – spiegano i ricercatori – che ha lo scopo di mantenere l’equilibrio cerebrale attraverso la regolazione dei bisogni omeostatici quali l’eccitabilità subcorticale-corticale, il bilancio energetico, la regolazione osmotica e la risposta emotiva”.
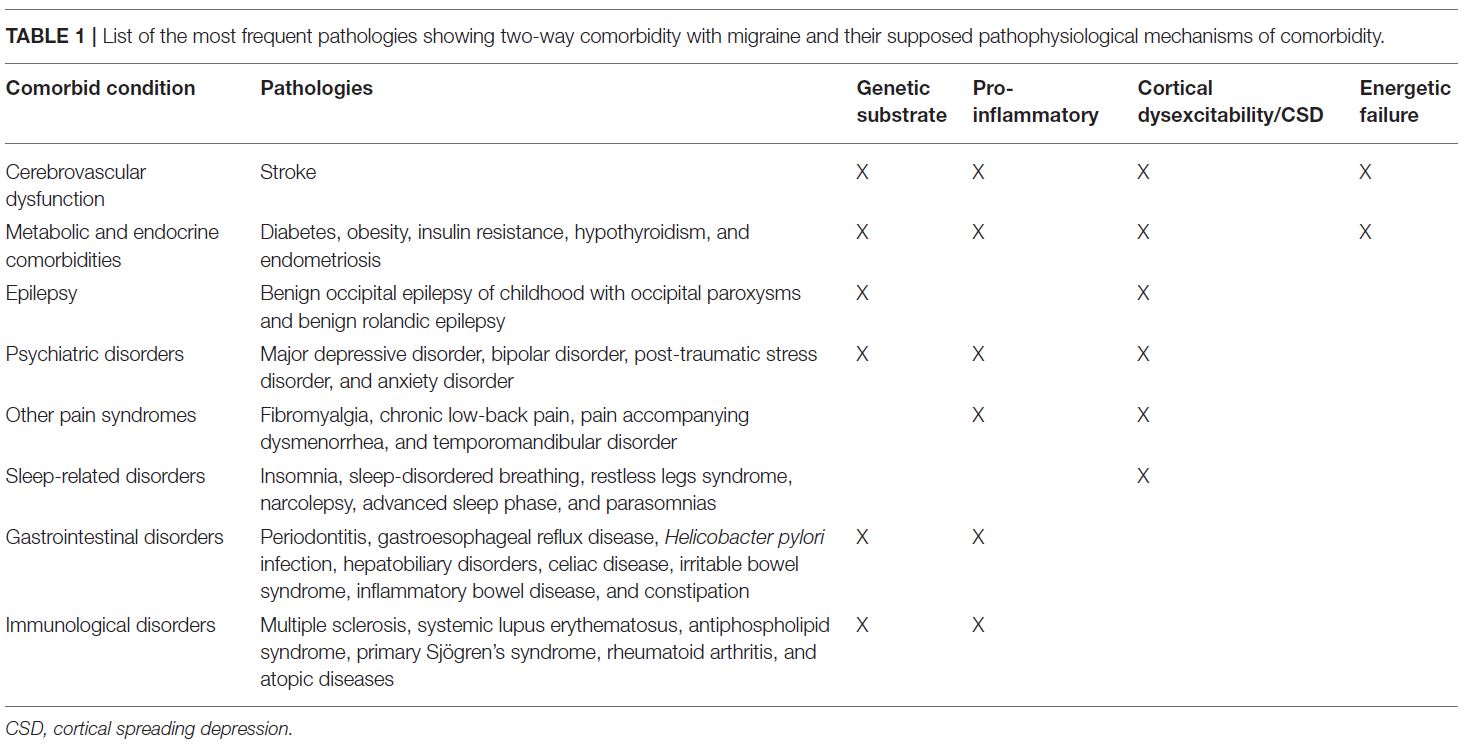
Le principali patologie in “comorbilità a due vie” con l’emicrania sono le disfunzioni cerebrovascolari (trombosi, embolia, attivazione piastrinica, disfunzioni emodinamiche), l’epilessia, i disordini endocrini e metabolici (diabete, obesità, insulino-resistenza, ipotiroidismo), i disturbi psichiatrici (depressione maggiore, disturbo bipolare, disturbo d’ansia, disturbo da stress post-traumatico, disturbo ossessivo compulsivo), i disturbi gastrointestinali (reflusso gastroesofageo, infezione da Helicobacter pylori, celiachia, sindrome dell’intestino irritabile, malattie epatobiliari).
Inoltre, i disturbi del sonno (insonnia, narcolessia, sindrome delle gambe senza riposo, parasonnie, apnea ostruttiva, sonnambulismo, bruxismo), i disordini del sistema immunitario (sclerosi multipla, lupus eritematoso sistemico, artrite reumatoide, asma, allergie), sindromi algiche come fibromialgia, dismenorrea, disturbo temporomandibolare e… “mal di schiena cronico” (come poteva mancare?) Tutte condizioni le cui dinamiche patofisiologiche possono essere di carattere genetico, infiammatorio, energetico, o legate a una “depressione corticale”.
Coppola e colleghi hanno infine raffigurato un modello patofisiologico della comorbilità bidirezionale dell’emicrania in un contesto di “suscettibilità biologica costituita da peculiarità genomiche nucleari e mitocondriali” che può predisporre a differenti condizioni cliniche e fisiologiche (vedi immagine).

“In termini cibernetici – dicono i ricercatori – l’emicrania può essere vista come una valvola di sfogo per mantenere il sistema in equilibrio e prevenire l’esaurimento delle riserve energetiche; è una strategia evolutiva messa a punto dal cervello per cercare di ristabilire una condizione di normalità forzandoci a prendere una pausa, evitando il sovraccarico, riducendo ad esempio l’assunzione di cibo e altri comportamenti distruttivi per l’organismo”.
Nella comorbilità i fattori genetici sono sicuramente importanti, con geni multipli che giocano un ruolo in diverse aree “nevralgiche” come la neurotrasmissione, la plasticità sinaptica, la modulazione del dolore, la funzione vascolare, il metabolismo energetico.
Ma altrettanto importanti sono i “fattori modificabili”, che influiscono sull’equilibrio omeostatico del cervello, come la disregolazione emotiva, le alterazioni del ritmo sonno veglia, regimi alimentari scorretti che provocano aumento di peso, sbilanciamenti ormonali, alterazioni muscoloscheletriche, ritmi di lavoro abnormi.
Per queste ragioni – consigliano i nostri – il trattamento dell’emicrania dovrebbe sempre comprendere un approccio multidisciplinare, volto a identificare e, laddove possibile, eliminare i fattori di rischio, intervenendo per tempo con una prevenzione mirata volta ad evitare l’evoluzione verso le forme croniche e la farmacoresistenza.
Parzialmente finanziato dal Ministero della Salute, al lavoro hanno preso parte – tra gli altri centri di ricerca italiani – anche l’Università Vita-Salute San Raffaele di Milano, il Dipartimento di Neuroscienze “Rita Levi Montalcini” dell’Università di Torino, l’Università di Perugia, la Aldo Moro di Bari, l’IRCCS Neuromed Pozzilli, Fondazione Bietti, l’Università di Tor Vergata, il Campus Biomedico, il Bambino Gesù e il “Gemelli” di Roma.
Lo studio è parte di un Research Topic della piattaforma “open science” Frontiers in dal titolo “Ancora in cerca dell’origine dell’emicrania: dalle comorbilità alla cronicizzazione“, a cui contribuiscono autori delle riviste Frontiers in Human Neuroscience e Frontiers in Neurology. I curatori dello “speciale” sono i nostri Gianluca Coppola (Sapienza Latina), Claudia Altamura (Campus Biomedico) e Roberta Messina (San Raffaele Milano), insieme a Linxin Li dell’Università di Oxford.
Marco Mozzoni
Brainfactor Research
References:
- Altamura C, Corbelli I, de Tommaso M, Di Lorenzo C, DiLorenzo G, Di Renzo A, Filippi M, Jannini TB, Messina R, Parisi P, Parisi V, Pierelli F, Rainero I, Raucci U, Rubino E, Sarchielli P, Li L, Vernieri F, Vollono C and Coppola G (2021) Pathophysiological Bases of Comorbidity in Migraine. Front. Hum. Neurosci. 15:640574. doi: 10.3389/fnhum.2021.640574 (Open Access)
- Altamura C. et al., Still Searching for the Origin of Migraine: From Comorbidities to Chronicization, Research Topic, Front. Neurol., (Open Access)
- Moavero M. et al., Medication Overuse Withdrawal in Children and Adolescents Does Not Always Improve Headache: A Cross-Sectional Study, Published on 19 August 2020, Front. Neurol. doi: 10.3389/fneur.2020.00823 (Open Access)
- Karimi L. et al., The Migraine-Anxiety Comorbidity Among Migraineurs: A Systematic Review, Published on 18 January 2021, Front. Neurol. doi: 10.3389/fneur.2020.613372 (Open Access)
Immagini: Altamura et al. (2021), ibidem, pubblicazione Open Access
Immagine di copertina: “Headache?” by Tobias Mayr is licensed under CC BY-NC 2.0

Be the first to comment on "Le basi patofisiologiche della comorbilità nell’emicrania"